Lebensbegleiter Darmbakterien
Darm, Lunge, Haut, Gehirn und Fortpflanzungsorgane haben auf den ersten Blick nicht viel gemeinsam. Doch bei genauerer Betrachtung stellt man fest, dass jene winzig kleinen Bakterien, die unseren Körper besiedeln, grossen Einfluss auf jede einzelne unserer Zellen haben und in vielen Bereichen wie ein schützendes Bataillon wirken. Doch wie ist das möglich, und wie kommt ein Mensch überhaupt zu „seinen“ Bakterien.
Die Entschlüsselung des menschlichen Genoms, des Codes unseres Lebens, im Jahr 2003 war ein medizinischer Meilenstein, doch kurz darauf wurde mit der Entschlüsselung des Epigenoms deutlich,

Univ.-Prof. DDr. Johannes Huber *
dass unser Erbgut noch weit komplexer ist, als vermutet – die Epigenetik reguliert nämlich unsere Gene und bestimmt mit, wann welches Gen quasi ein- und wieder ausgeschalten wird. Als wären Genom und Epigenom nicht genug, zeigte die Entdeckung des Metagenoms auf, dass in unserem Körper noch ein dritter Code des Lebens steckt: nämlich die genomischen Informationen all jener nützlichen Bakterien, die unseren Körper besiedeln, unseres sogenannten Mikrobioms. Der grösste Teil unserer 100 Billionen Mitbewohner ist im Darm angesiedelt, doch auch auf der Haut und auf unseren Schleimhäuten finden sich zahlreiche Symbionten, die tagtäglich unsere Gesundheit unterstützen.
Bakterielle Evolution
Univ.-Prof. DDr. Johannes Huber, führender Gynäkologe und Hormonexperte, weiss um die Wichtigkeit des Mikrobioms für die Frauengesundheit im Speziellen, aber auch für die Gesundheit der Menschen im Allgemeinen. „Die tragende Rolle der Bakterien beginnt bereits weit vor der Entstehung der Menschheit, nämlich bereits vor unglaublichen 40 Millionen Jahren mit einem evolutionsgeschichtlichen Meilenstein: Neues Leben entstand nun direkt im mütterlichen Körper und nicht mehr ausschliesslich durch Legen und Bebrüten von Eiern. Diesen Quantensprung verdanken wir dem Metagenom, denn es waren Bakterien, die sich in die Eizelle inkorporierten (Anm.: Inkorporation ist die willentliche oder unbeabsichtigte Aufnahme von Stoffen, Gegenständen oder Mikroorganismen in den Körper) und die Ausbildung der Plazenta anregten.“, erklärte der Experte kürzlich im Rahmen einer Pressekonferenz in Wien.
Die Entdeckung des Metagenoms zeigte, dass in unserem Körper noch ein dritter Code des Lebens steckt: die genomischen Informationen unseres Mikrobioms.
Das bakterielle Metagenom ist ein uraltes Erbstück der Evolution und dennoch erst in groben Zügen erforscht – auch eine der ersten großen Entdeckungen der Bakteriologie hängt unmittelbar mit unserer Fortpflanzung zusammen. Theodor Escherich, ein berühmter Kinderarzt, Forscher und Professor an den Universitäten Graz und Wien, entdeckte 1886 nämlich, dass der kindliche Darm nach der Geburt steril ist und sich bei der Besiedelung mit nützlichen Symbionten ein ganz bestimmter Keim besonders schnell vermehrt. Dieser wurde seinem Entdecker zu Ehren „Escherichia coli“ benannt.
Mikrobieller Fingerabdruck
Wer glaubt, dass sich auf und in jedem von uns die gleichen kleinen „Helfer“ tummeln, der irrt gewaltig: Von den bisher rund 36.000 bekannten Bakterienarten beherbergen wir ca. 500-1.000 verschiedene in unserem Körper – in der Zusammensetzung so individuell wie ein Fingerabdruck. Und dieser haftet nicht etwa nur an uns, ganz im Gegenteil: In unserer Wohnung spiegelt sich unsere bakterielle Besiedelung wider, ganz besonders etwa an Türschnallen. Dieser mikrobielle Fingerprint ist beispielsweise dafür verantwortlich, dass Menschen ganz unterschiedlich auf Medikamente reagieren. Denn je nachdem, welche Bakterienarten im Darm lokalisiert sind, werden z. B. Antibiotika oder andere oral eingenommene Mittel unterschiedlich resorbiert. Prof. Huber: „Das erklärt unter anderem auch, dass beispielsweise die eine Hormon-Pille von einigen Frauen hervorragend vertragen wird und die gleiche Pille bei anderen Damen mehr Probleme als Nutzen bereitet“. Vor allem aber sind unsere kleinen Mitbewohner auf vielfältige Art und Weise für unsere Gesundheit verantwortlich – deswegen ist es essentiell, dass wir auf die Gesundheit unseres Mikrobioms achten.

Ein österreichischer Arzt entdeckte das Bakterium Escherichia coli.
Bakterien-Landkarte
Der grösste Teil unserer insgesamt 2 kg schweren bakteriellen Mitbewohner ist im Darm angesiedelt, doch auch in anderen Organen spielt unser Mikrobiom eine ganz bedeutende Rolle für unsere Gesundheit: Auf unserer Haut tummeln sich ebenfalls Milliarden nützlicher Bakterien, und ähnlich einer Landkarte lässt sich darstellen, wo welche Mikroorganismen auf unserem Körper angesiedelt sind. Nun mag der eine oder andere beim Gedanken an das Leben auf und in uns vielleicht Ekel verspüren und gedanklich bereits den Kauf von antibakterieller Seife notieren, doch damit tut man sich nicht unbedingt etwas Gutes.
Denn ebenso wie unsere Freunde im Darm spielen die Bakterien auf der Haut eine ganz zentrale Rolle für die Gesundheit dieses Organs, denn fehlen sie, kommt es häufig zu dermatologischen Krankheiten wie Atopien, Rosazea („Kupferrose“) oder chronischen Hautinfektionen. Die körpereigenen Bakterien halten wie ein starkes Bataillon fremde Keime ab, doch wenn unsere „Abwehrlinie“ auf der Haut dezimiert ist oder fehlt, machen sich schnell unerwünschte Mikroorganismen breit und bringen Probleme mit sich. Unser Mikrobiom erstreckt sich übrigens nicht nur auf der Haut und den Schleimhäuten (in Mund, Nase, Darm, Genitalbereich …), sondern auch in ein Organ, von dem man bis vor wenigen Jahren dachte, dass es komplett aseptisch, also „keimfrei“, sei: In unserer Lunge spielen Bakterien für die Entwicklung und die Schwere von Asthma offensichtlich eine zentrale Rolle.
Hormonzentrale Darm?
Insbesondere in der Gynäkologie gewinnen die Darmbakterien zunehmend an Bedeutung. Der Zusammenhang mag sich einem vielleicht nicht sofort erschliessen, doch immer mehr Studien zeigen klar auf, dass das Darmmikrobiom eine zentrale Rolle bei der Verarbeitung der wichtigsten weiblichen Hormone, der Östrogene, spielt. Solche Ergebnisse faszinieren selbst erfahrene Ärzte und Forscher wie Prof. Huber: „Die Darmflora entscheidet darüber mit, was mit den Östrogenen der Eierstöcke gemacht wird und wie viel freies Östrogen im Körper verfügbar ist.“
In der Gynäkologie scheint die orale probiotische Behandlung der vaginalen Dysbiose ein völlig neuer und vor allem nachhaltiger Zugang zu sein.
Das hat nicht nur für die Wirksamkeit von Hormonpräparaten eine zentrale Bedeutung, sondern auch für das Verständnis der Entstehung von Brustkrebs: Eine vielbeachtete Studie der WHI (Women‘s Health Initiative) zeigte, dass Östrogen ein zentraler Auslöser für diese Erkrankung ist – doch nun muss auch der Darm berücksichtigt werden, der über das Schicksal des Östrogens im Körper entscheidet.
Firmicutes und Bacteroidetes
Ein weiterer Aspekt des Mikrobioms wird in der Medizin immer bedeutender – nämlich dessen Einfluss auf unser Gewicht. Jeder hat sicher diese eine Freundin, die essen kann, was sie möchte und trotz fehlender Bewegung konstant ihr Gewicht hält. Und dann gibt es noch eine andere Bekannte, die das genaue Gegenteil ist: Ausreichend Sport und ausgewogene Ernährung stehen an der Tagesordnung – doch ein Blick auf den vollen Teller reicht bereits aus, um den Hüftumfang zu vergrössern und den Zeiger auf der Waage nach oben schnellen zu lassen. Auch darüber entscheiden unsere Darmbakterien, vor allem die 2 Gruppen der Firmicutes und Bacteroidetes sind für die Kalorienresorption im Darm verantwortlich. Als es noch keine Kaufhäuser, Fertigprodukte und keinen Nahrungsmittelüberschuss gab, musste der Körper oft aus 2 spärlichen Mahlzeiten die Energie für eine ganze Woche gewinnen, damit das Überleben der Art gewährleistet werden konnte. Firmicutes-Bakterien, die „Kalorien- Sammler“, waren vor über 100.000 Jahren lebensnotwenig, doch in der heutigen Zeit ist ein Überschuss dieser Bakterien im Darm ein Fluch. Immerhin sind sie in der Lage, aus einer Gurke so viel Energie „herauszupressen“, wie in einem Wiener Schnitzel enthalten ist. Scharfe Kalorienkontrolle nutzt vielen Adipösen somit nichts, wenn in ihrem Darm die Firmicutes überwiegen und Bacteroidetes, die Zucker sogar „jagen“ und verkapselt zur Ausscheidung bringen können, den Darm nur in homöopathischer Anzahl besiedeln.

Wenn der Pilz Candida albicans eine Infektion auslöst, spüren wir Brennen und Schmerzen beim Urinieren.
Bakterienflora einer Mutter
Die Besiedelung des menschlichen Organismus mit Mikroorganismen bestimmt massgeblich die lebenslange Abwehrkraft unseres Immunsystems. „Hier ist insbesondere die Geburt und wahrscheinlich auch schon die Schwangerschaft entscheidend. Die Neugeborenen kommen auf dem Weg ins Leben mit der Bakterienflora der Mutter in Berührung und bauen sich so ihr eigenes Immunsystem auf.“, erklärt Prof. Huber. Entscheidend ist hier, dass die Mutter über eine gesunde, ausgeglichene Bakterienflora insbesondere im Darm verfügt. „Im Darm?“, werden sich nun einige fragen. Ganz recht, denn der Darm ist quasi das Reservoir für die Besiedelung der Scheide: Ist die Darmflora gesund und reich an wichtigen Lactobazillen, dann gilt das auch für die Vaginalflora. Durch die Passage des Geburtskanals kommt das Kind in engen Kontakt mit der mütterlichen Bakterienflora. Diese bildet die Basis für die Besiedelung des kindlichen Darms und damit die Grundlage für die Entwicklung des kindlichen Immunsystems. Jedoch profitiert ein Neugeborenes nur im Rahmen einer natürlichen Geburt davon – nicht bei einem Kaiserschnitt. Die Geburt „per sectio“ ist jedoch im Zunehmen begriffen, insbesondere da die Kinder im Bauch der Mutter grösser werden (Kopfund Schulterumfang) und das weibliche Becken diesen Evolutionsschub nicht mitmachen kann. Prof. Huber: „Momentan ist es in der Gynäkologie ein grosses Thema, wie man die Neugeborenen postpartal auch nach einem Kaiserschnitt mit den Darm- bzw. Scheidenbakterien der Mutter versorgen kann.“
Schutzschild Scheidenflora
Die weibliche Vaginalflora mit zahlreichen Lactobazillen ist jedoch nicht nur während der Geburt von grosser Bedeutung, sondern begleitet jede Frau ein Leben lang als „Schutzschild“. Prof. Huber: „Stress, hormonelle Veränderungen (wie in der Schwangerschaft, den Wechseljahren oder durch hormonelle Verhütungsmittel), Antibiotika, Rauchen, zuckerreiches Essen und vieles mehr machen diesen Schutzschild ‚bröckelig‘, es entsteht eine sogenannte ‚vaginale Dysbiose‘, ein Ungleichgewicht.“ Die Folge: Schädliche Bakterien und Pilze vermehren sich und führen zu Infektionen im gesamten Urogenitaltrakt. 25-30% der Frauen leiden unter bakteriellen Vaginosen, zahlreiche unter Scheidenpilz und Scheidentrockenheit, auch rezidivierende Harnwegsinfektionen treten häufig auf. Häufig flammen diese Infektionen (vgl. Infobox) immer wieder auf. Eine lokale vaginale Therapie bringt meist nicht den gewünschten Erfolg. Ein Grund dafür sind pathogene Darmbakterien, die kontinuierlich vom Darm in die Scheide immigrieren. Unbehandelt oder bei fehlendem Therapieerfolg besteht die Gefahr einer Ausbreitung der Entzündungsprozesse auf Blase und Eierstöcke. Vor allem während der Schwangerschaft geht von vaginalen Infektionen eine Gefahr für Mutter und Kind aus. Mögliche Folgen sind ein vorzeitiger Blasensprung und eine verfrühte Wehentätigkeit bis hin zu einer Frühgeburt.
Neue Therapieoption
Studien der Frauenklinik des AKH Wien haben kürzlich einen neuen Weg der Therapie einer aus dem Gleichgewicht geratenen Scheidenflora aufgezeigt. Unter der Annahme, dass die Darmflora als Grundlage für die Gesundheit der Vaginalflora gilt, wurde untersucht, ob die orale Einnahme von ausgewählten Lactobazillen einen Einfluss auf die Besiedelung der Scheide hat. Tatsächlich wurde nachgewiesen, dass sich die eingenommenen Bakterien im Vaginaltrakt nachhaltig ansiedeln konnten. „In der Gynäkologie scheint die orale probiotische Behandlung der vaginalen Dysbiose ein völlig neuer und vor allem nachhaltiger Zugang zu sein“, freut sich Prof. Huber.
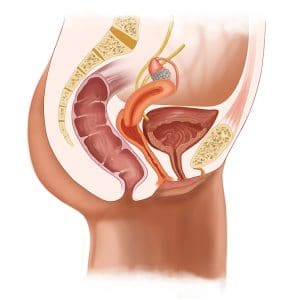
Im gesamten Urogenitaltrakt von Frauen kann die übermässige Vermehrung schädlicher Bakterien und Pilze Infektionen verursachen.
Symptome häufiger Infektionen des weiblichen Urogenitaltraktes
Bakterielle Vaginose
Ein charakteristisches Symptom dieser bakteriellen Infektion ist der vermehrte, dünnflüssige, weiss-gräuliche Ausfluss mit fischartigem Geruch. Ausserdem treten Juckreiz und Schmerzen im Vaginalbereich und im Unterbauch sowie Beschwerden während des Geschlechtsverkehrs auf. Bei etwa der Hälfte der Betroffenen verläuft die bakterielle Vaginose ohne die genannten Symptome. Häufigster Auslöser ist der Keim Gardnerella vaginalis.
Vulvovaginale Candidose
Häufigste Symptome dieser durch die Vermehrung bestimmter Pilze (insbesondere Candida albicans) ausgelösten Infektion sind Juckreiz, vaginale Rötung, Wundheitsgefühl, Brennen und Schmerzen beim Geschlechtsverkehr und beim Urinieren.
Harnwegsinfekte
So werden Infektionen der ableitenden Harnwege bezeichnet: Diese können nicht nur Harnröhre und Harnblase, sondern auch Harnleiter und Nieren betreffen und sich bis in die Blutbahn ausbreiten. Je nachdem, wie weit die Infektion bereits „aufgestiegen“ ist, treten unterschiedliche Symptome auf: Ist die Harnröhre betroffen, treten Schmerzen beim Urinieren oder Jucken auf. Selbiges gilt für die Blasenentzündung, doch hier kommen verminderter Harnfluss, ev. Blut im Urin oder häufiger Harndrang hinzu. Bei einer akuten Entzündung der Nierenbecken treten vorrangig Flankenschmerz und Fieber auf, auch Übelkeit und Brechreiz können vorkommen.
*Univ.-Prof. DDr. Johannes Huber ist Facharzt für Gynäkologie und Hormonspezialist in Wien